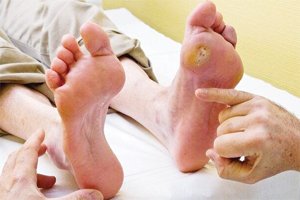
Цукровий діабет (ЦД) підвищує ризик щорічної смертності до 3,9%. Синдром діабетичної стопи (СДС) ускладнює перебіг ЦД і має негативний медико-соціальний вплив. Згідно зі статистичними даними, СДС розвивається у приблизно 25% пацієнтів із ЦД. Ранні дослідження продемонстрували підвищення ризику виразкоутворення нижніх кінцівок на тлі ЦД до 3–11%. Виразки є клінічно стійкими до лікування із підвищеною частотою виникнення рецидивів (<50%) упродовж наступних трьох років. Серед інших ускладнень СДС часто виникає інфікування діабетичної стопи (ДС), яке призводить до затримки процесу загоєння ран, розвитку системних інфекцій та внаслідок цього — до ампутацій нижніх кінцівок (<15% пацієнтів із СДС). Встановлений нижчий рівень виживаності пацієнтів у разі виникнення системних інфекцій та значне підвищення вартості лікування (<2700 дол. США) упродовж двох років у США. Це посприяло проведенню додаткових досліджень для визначення адитивних варіантів лікування, одним з яких є застосування холодної атмосферної плазми (ХАП).
ХАП — інноваційний підхід, який дозволяє пришвидшити процес загоєння ран. Його застосовують у біології та медицині протягом останніх 5–10 років. Механізм дії полягає у генерації плазми під впливом імпульсивного періодичного розряду наносекундної тривалості, амплітуда імпульсів току при цьому становить 10−20 мA при характерних частотах 10−20 кГц та рівнях прикладеної напруги 8−20 кВ. Ефекти застосування ХАП зумовлені взаємодією компонентів плазми із внутрішньоклітинними елементами in vitro/in vivo.
Зокрема, результати досліджень in vitro на експериментальних тваринах та добровольцях продемонстрували, що застосування ХАП знижує бактеріальне навантаження при хронічних виразках та сприяє їх загоєнню за відсутності жодних побічних ефектів щодо здорових тканин. Крім того, було з’ясовано, що ХАП прискорює регенерацію із застійної чи гострої форми виразки шляхом модуляції запалення та стимуляції вироблення факторів росту (наприклад пов’язаних із ангіогенезом та неоваскуляризацією), а також взаємодією активних форм азоту, гідроксильних радикалів та атомарного кисню. Водночас продемонстроване зниження pH під впливом гелієвої ХАП, що призводить до ацидифікації рани, а, отже, сприяє процесу загоєння. З огляду на ключову роль біологічних факторів у загоюванні трофічних виразок групою вчених на чолі із Шахріаром Мірпурі (Shahriar Mirpour) з кафедри прикладної фізики при Технічному університеті Ейндховену, Нідерланди, проведено рандомізоване клінічне дослідження на пацюках щодо визначення ефективності ХАП за наявності виразок на фоні ЦД. Відзначалося прискорення загоювання ран у тварин із ЦД у разі застосування ХАП під впливом підвищення рівнів трансформуючого фактору росту (TGF)-β1 цитокіну, який вивільняється із клітин у тканинному середовищі, утворення епідермального шару шкіри, неоваскуляризації та клітинної проліферації. Дослідники планують у подальшому розширити та доповнити попередні результати, проводячи клінічні випробування на добровольцях з метою вивчення безпеки, ефективності та застосовності методики ХАП для лікування виразок стопи.
До проведеного під керівництвом Ш. Мірпурі дослідження було залучено 44 пацієнти (22 особи інтервенційної та 22 — контрольної груп), у 43 з яких діагностовано ЦД 2-го типу з наявними виразками стоп ІІ ступеня у всіх пацієнтів. Усі 44 пацієнти отримали попереднє лікування антибіотиками. Результати довели прискорення загоювання ран у хворих на СДС у разі проведення тритижневого курсу ХАП (3 рази на тиждень), що супроводжувалося зниженням бактеріального навантаження (рис. 1).

Також оцінювали зміни розміру ран упродовж 3 тиж лікування (таблиця).
Таблиця. Зміни розміру ран під впливом ХАП упродовж тритижневого курсу лікування
| Метод лікування | 7-й день | 14-й день | 21-й день |
|---|---|---|---|
| СЛ | 1,04±0,15 | 0,8±0,11 | 0,69±0,10 |
| СЛ + ХАП | 0,75±0,06 | 0,51±0,06 | 0,39±0,06 |
З метою оцінювання негайної антисептичної ефективності ХАП рівень бактеріального навантаження вимірювали до і після кожного сеансу лікування. У результаті така методика лікування сприяла значному зниженню бактеріального навантаження (рис. 2).
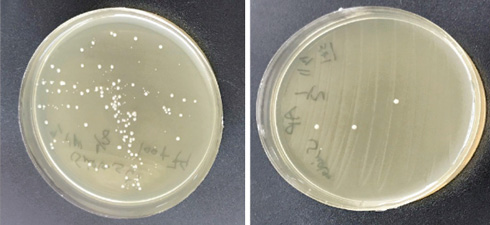
Таким чином, отримані результати демонструють ефективність застосування ХАП для лікування виразок ІІ ступеня та зниження бактеріального навантаження, що зумовлене стимуляцією клітин, які активують загоєння ран.
- Mirpour S., Fathollah S., Mansouri P. et al. (2020) Cold atmospheric plasma as an effective method to treat diabetic foot ulcers: A randomized clinical trial (https://www.nature.com/articles/s41598-020-67232-x#Tab1).
Катерина Приходько-Дибська
Джерело: https://www.umj.com.ua/