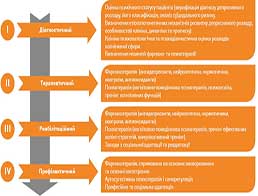
Актуальність проблеми депресивних розладів (ДР) визначається їх значною поширеністю у загальній популяції, тенденцією до затяжного і хронічного перебігу і високим суїцидальним ризиком. Депресія — один із найпоширеніших психічних розладів (Азимова Ю.Э., 2017; Екушева Е.В., 2018). Згідно з даними епідеміологічних досліджень, ризик розвитку депресії протягом життя становить до 10% у чоловіків і до 20% — у жінок. Частота ДР у загальномедичній практиці варіює в межах 24–64% (Crocker L.D. et al., 2013; Rock P.L et al., 2014; Азимова Ю.Э., 2017; Марута Н.О. та співавт., 2017). У зв’язку з високою поширеністю і негативним впливом на працездатність депресія належить до одних із найбільш затратних для суспільства захворювань (McIntyre R.S. et al., 2013; Абдурахманова Р.Ф. и соавт., 2015; Захаров В.В., Вахнина Н.В., 2015). Так, за даними фармакоекономічних досліджень, у США щорічні збитки від депресії оцінюють у приблизно 83 млрд дол., а в країнах Європейського Союзу — у 75 млрд євро (Martin J.L. et al., 2014). Когнітивний компонент робить істотний внесок у загальну картину депресії, що знаходить відображення в описі клінічних симптомів і діагностичних критеріїв депресії (Disner S.G. et al., 2011; Lee R.S et al., 2012; Гимоян Л.Г., Силванян Г.Г., 2013). В останні роки когнітивному аспекту депресії приділяють особливу увагу (Добрянская М., 2010; Roiser J.P., Sahakian B.J., 2013; Захаров В.В., Вахнина Н.В., 2015). Показано, що корекція когнітивних розладів має першорядне значення для нормалізації повсякденного функціонування пацієнтів при досягненні ремісії, зокрема для відновлення порушеної працездатності (Disner S.G. et al., 2011; Leiser S.C. et al., 2012; Meusel L.A. et al., 2013; Ilamakar K.R., 2014). Досягнення задовільного рівня повсякденного функціонування неможливе без відновлення нормального рівня розумової працездатності пацієнта, тобто без додаткового впливу на когнітивну складову (Ильницкая Т., 2016; Fernández-Blázquez M.A. et al., 2016; Мищенко Т.С., 2017). За даними Всесвітньої організації охорони здоров’я, у понад 20 млн людей у світі наявні когнітивні порушення (КП), і цей показник неухильно зростає (Мищенко Т.С., 2017). Проблема збереження і відновлення когнітивних функцій стає міждисциплінарною та однією з глобальних у сучасній медицині (Добрянская М., 2010; Ушкалова Е.А., Ушкалова А.В., 2014; Захаров В.В., Вахнина Н.В., 2015). При виборі тактики корекції КП особливе значення має розуміння патогенетичних механізмів їх розвитку, які чималою мірою визначаються наявністю тих чи інших факторів ризику (Milders M. et al., 2010; Абдурахманова Р.Ф. и соавт., 2015; Burmester B. et al., 2016; Азимова Ю.Э., 2017). З урахуванням патогенетичних уявлень профілактичні заходи повинні бути спрямовані на корекцію відомих факторів ризику КП (Гимоян Л.Г., Силванян Г.Г., 2013; Захаров В.В., Вахнина Н.В., 2015; Екушева Е.В., 2018). На сьогодні відсутня єдина стандартизована терапія когнітивних дисфункцій при ДР (Захаров В.В., Вахнина Н.В., 2015). Вищезазначене свідчить про високу актуальність проблеми КП при депресивних станах, її високу практичну і теоретичну значущість. Мета дослідження — створення, апробація та оцінка ефективності комплексної терапії пацієнтів із КП при ДР. Комплексна терапія пацієнтів із КП при ДР має відповідати основним загальним принципам, які полягають у комплексності підходу, що передбачає: Для досягнення високого рівня ефективності у разі проведення терапії КП при ДР слід дотримуватися певних умов: Метою комплексної програми терапії та реабілітації (КПТР) пацієнтів із КП при ДР є: 1. Зменшення вираженості КП. 2. Усунення поточних клінічних проявів депресії. 3. Зміна патологічних когнітивних патернів, асоційованих із наявністю ДР. 4. Максимальне відновлення працездатності та соціального функціонування пацієнтів. 5. Проведення профілактики рецидивів ДР. 6. Запобігання хроніфікації КП. 7. Профілактика суїцидальної поведінки. 8. Забезпечення ранньої реінтеграції та соціальної адаптації пацієнтів. 9. Поліпшення якості життя та соціального функціонування пацієнтів. Рекомендована комплексна терапія і реабілітація пацієнтів із КП при ДР реалізується в чотири етапи: діагностичний, терапевтичний, реабілітаційний та профілактичний (рисунок). Включає клініко-психопатологічну оцінку наявних у хворого розладів когнітивної сфери, аналіз анамнестичних даних, клінічної симптоматики, динаміки та прогнозу захворювання, взаємозв’язку клінічних та соціально-психологічних факторів. На цьому етапі здійснюють оцінку психічного статусу хворого, а саме: верифікацію діагнозу ДР, його класифікацію; визначення етіопатогенетичних механізмів розвитку ДР у хворого, особливостей клініки, динаміки та прогнозу; детальний аналіз особливостей КП з використанням клініко-психопатологічного, психодіагностичного та психометричного методів. На підставі даних обстеження розробляють план заходів з метою корекції КП, усунення проявів ДР, адаптації та реадаптації пацієнта. Включає комплекс заходів фармакотерапії та психотерапії, спрямованих на корекцію КП, купірування ДР, нормалізацію психоемоційного стану, соціальну адаптацію та реадаптацію пацієнта. Фармакотерапія на цьому етапі спрямована на корекцію КП, редукцію депресивної симптоматики. Психотерапевтичні та реабілітаційні втручання передбачають поєднання психоосвітніх заходів, когнітивно-поведінкової психотерапії, тренінгу когнітивних функцій. Тривалість етапу — 1–2 міс. Включає комплекс заходів фармакотерапії та психотерапії, спрямованих на відновлення когнітивних функцій, укріплення ефекту від антидепресивної терапії, відновлення соціального функціонування пацієнта. Реабілітаційний етап може розпочинатися вже під час стаціонарного лікування (за умови редукції депресивної симптоматики) і тривати 3–12 міс після виписки зі стаціонару. Основним завданням цього етапу є формування стійкого адекватного емоційно-поведінкового патерну, відновлення когнітивних функцій, максимальна адаптація та реадаптація хворого, недопущення рецидиву ДР. Фармакотерапія на реабілітаційному етапі аналогічна тій, що застосовували на терапевтичному етапі, з відповідною корекцією дозування препаратів залежно від актуального стану пацієнта. На реабілітаційному етапі продовжують диференційовану психотерапевтичну роботу з пацієнтами, що полягає у поєднанні когнітивно-поведінкової психотерапії, тренінгу ефективних копінг-стратегій та комунікативному тренінгу. На цьому етапі також особливого значення набувають заходи з соціальної реабілітації та реадаптації пацієнта. Соціальна реабілітація передбачає заходи з соціально-середовищної та соціально-побутової підтримки з метою відновлення втрачених та формування нових соціальних зв’язків і відносин. Пацієнтів стимулюють до різних видів соціальної діяльності (робота, навчання, творчість, оздоровлення, суспільна діяльність тощо), відновлення професійного статусу й ефективну професійну реалізацію. Призначений для підтримання нормального психоемоційного стану, ефективній протидії стресу, запобіганню рецидиву ДР та орієнтований на тривалий час (до двох років). Фармакотерапія на цьому етапі включає лікування основного захворювання при ДР та сезонну профілактику депресії ендогенного характеру. Психотерапія представлена переважно техніками саморегуляції, що спрямовані на самоконтроль емоційного стану і запобігання рецидиву депресії. Визначені диференційовані діагностичні маркери-мішені КП при ДР. Встановлено, що диференційно-діагностичні критерії включають когнітивні та клініко-психопатологічні маркери-мішені. Когнітивні маркери-мішені при рекурентному ДР: зниження інтересу, труднощі у прийнятті рішень та абстрагуванні, ригідність мислення, іпохондричні ідеї, нав’язливі думки, зниження рівня короткострокової пам’яті, помірні порушення відстроченого відтворення і вербальної продуктивності, помірні та виражені порушення зорово-моторної координації, виконавчих функцій та лексичної системи, знижений і низький рівень концентрації, переключення уваги та зміна працездатності, знижений рівень ефективності роботи, середній рівень стійкості уваги, підвищена та низька вибірковість уваги на нейтральні стимули, висока вибірковість уваги на негативні стимули, знижена і низька вибірковість уваги на позитивні стимули, когнітивні стратегії регулювання емоцій («розгляд ситуації у перспективі», «позитивне перефокусування»), слабкі порушення у сфері суспільно корисної діяльності, самообслуговуванні та агресивних патернів поведінки й помірні порушення особистісної та соціальної взаємодії. Клініко-психопатологічні маркери-мішені при рекурентному ДР: підгострий початок депресії, тривалість депресивного епізоду до 3 та 6 міс, наявність 1–2 та 3–5 епізодів в анамнезі, тривалість ремісії 6–12 та 12–24 міс, вираженість астено-анергетичного, апатико-адинамічного і тривожного симптомокомплексів, наявність депресивного настрою, суб’єктивних та об’єктивних ознак пригніченості, почуття провини, соматичної тривоги, загальмованості, серцево-судинних та гастроінтестинальних симптомів, порушень сну, зниження апетиту, зменшення маси тіла, гіпестезії, анестезії, емоційної лабільності, загальмованості рухів, гіпомімії та відчуття зневіри. Когнітивні маркери-мішені при біполярному афективному розладі: виснаженість психічної діяльності, параноїдні розлади, зниження абстрактного мислення, апатія, підвищена чутливість до критики, труднощі у прийнятті рішень, ідеї малоцінності, знижений рівень відстроченого відтворення та короткострокової пам’яті, помірні та виражені порушення зорово-моторної координації, виконавчих функцій, лексичної системи, вербальної продуктивності, знижений та низький рівень концентрації уваги і працездатності, середній та підвищений рівні переключення уваги, низький рівень ефективності роботи і психічної стійкості, знижений рівень стійкості уваги, середня та знижена вибірковість уваги на нейтральні стимули, середня вибірковість уваги на негативні та позитивні стимули, використання когнітивних стратегій регулювання емоцій: «самозвинувачення», «катастрофізація», «звинувачення інших», «румінації» та «ухвалення», значні порушення у сфері суспільно корисної діяльності, особистісної та соціальної взаємодії, помірні, значні та виражені порушення в самообслуговуванні, помірні та значні порушення у сфері агресивних патернів поведінки. Клініко-психопатологічні маркери-мішені при біполярному афективному розладі: гострий початок депресії, тривалість депресивного епізоду до 6 міс та 1 року, наявність >5 епізодів в анамнезі, тривалість ремісії 12–24 міс, переважання астено-анергетичного, апатико-адинамічного і тужливого симптомокомплексів, наявність загальмованості, суб’єктивних ознак пригніченості, апатії, збудженості, деперсоналізації/дереалізації, емоційної холодності, емоційної амбівалентності, дисфорії, порушень сну, гіпотимії, незадоволеності, відчуття туги і досади, загальмованості рухів, м’язової адинамії, запору, сексуальних порушень, гіпестезії, сенестопатії та розладів схеми тіла. Когнітивні маркери-мішені при пролонгованій депресивній реакції: нав’язливі та суїцидальні думки, іпохондричні ідеї, підвищена чутливість до критики, високий рівень відстроченого відтворення, слабкі порушення зорово-моторної координації, виконавчих функцій, лексичної системи та вербальної продуктивності, середній рівень концентрації уваги, психічної стійкості і працездатності, знижений та низький рівні переключення уваги, середній та підвищений рівень ефективності роботи та стійкості уваги, середня та знижена вибірковість уваги на нейтральні стимули, знижена та низька вибірковість уваги на негативні стимули, підвищена вибірковість уваги на позитивні стимули, використання когнітивних стратегій регулювання емоцій: «румінації», «звинувачення інших», «катастрофізація», «фокусування на плануванні», «позитивне перефокусування» та «позитивна переоцінка», слабкі порушення у сфері суспільно корисної діяльності та помірні порушення у сфері агресивних патернів поведінки. Клініко-психопатологічні маркери-мішені при пролонгованій депресивній реакції: затяжний початок депресії, тривалість депресивного епізоду до 1; 1,5 та 2 років, наявність 1–2 епізодів в анамнезі, тривалість ремісії >24 міс, переважання тривожного симптомокомплексу, внутрішнє напруження, психічна та соматична тривога, почуття провини, сенситивність, емоційна лабільність, відчуття відчаю, побоювань, злості, неприязні, сорому, наявність рухового занепокоєння, вегетовісцеральних кризів, головного болю, сексуальних порушень, порушень з боку шлунково-кишкового тракту та гіперстезії. Структура заходів із комплексного лікування ДР включала реалізацію плану фармакотерапевтичних заходів, розробленого на підставі даних, одержаних на діагностичному етапі. Медикаментозну терапію проводили з урахуванням таких загальних принципів: Особливості терапевтичної тактики пацієнтів із КП при ДР визначались особливостями перебігу депресії (провідного симптомокомплексу) та наявними КП. Фармакотерапія КП при рекурентному ДР включала застосування антидепресантів групи інгібіторів зворотного захвату серотоніну — норадреналіну (венлафаксин у дозі 75–150 мг/добу) та модуляторів серотоніну (міртазопін — 15–30 мг/добу) з поєднаним застосуванням нейролептиків (кветіапін — 100–300 мг/добу) та антиоксидантів (вітамін Е). Фармакотерапія КП при біполярному афективному розладі включала застосування антидепресантів групи модуляторів серотоніну (тразодон у дозі 150–300 мг/добу) з поєднаним призначенням нейролептиків (кветіапін — 300 мг/добу), нормотиміків (ламотриджин — 50–200 мг/добу, літій — 400–600 мг/добу) та додатковим застосуванням антиоксидантів (вітамін Е). Фармакотерапія КП при пролонгованій депресивній реакції включала застосування антидепресантів групи модуляторів серотоніну (тразодон у дозі 150 мг/добу) та мелатонінергічних антидепресантів (агомелатин — 25–50 мг/добу) з поєднаним призначенням нормотиміків (карбамазепін — 200–400 мг/добу) та ноотропних препаратів (фенібут — 500 мг/добу). Апробацію КПТР пацієнтів із КП при ДР проводили на базі КНП «Херсонський обласний заклад з надання психіатричної допомоги». В апробації розробленої КПТР взяли участь 190 пацієнтів із КП при ДР: 97 осіб, які пройшли курс КПТР за розробленою програмою (основна група) та 93, які пройшли курс терапії за традиційною схемою (контрольна група). При оцінці ефективності КПТР використані: клініко-психопатологічний метод, психометричний метод (шкала депресії MADRS (Montgomery-Asberg Depression Rating Scale), Монреальська шкала оцінки когнітивних функцій (Montreal Cognitive Assessment), модифікована Адденбрукська шкала оцінки когнітивних здібностей (Addenbrooke’s Cognitive Examination — Revised), психодіагностичний метод (опитувальник когнітивної регуляції емоцій, шкала особистісного та соціального функціонування (Personal and Social Performance Scale) та статистичний метод. Порівняльну оцінку ефективності розробленої комплексної програми терапії та реабілітації пацієнтів із КП при ДР відносно традиційної проводили шляхом зіставлення даних клініко-психологічного та психометричного дослідження. Критерії ефективності КПТР: Виявлено (таблиця) суттєві зміни в результаті проведення лікування КП при ДР в обох групах. Клінічна динаміка психічного стану хворих основної групи після проведення КПТР визначалася суттєвим зменшенням вираженості об’єктивних та суб’єктивних ознак пригніченості, зниженням внутрішнього напруження, покращенням сну та концентрації уваги, редукцією апатії, песимістичних та суїцидальних думок. У пацієнтів контрольної групи визначали зменшення вираженості об’єктивних ознак пригніченості і внутрішнього напруження, покращення апетиту, редукцію апатії та суїцидальних думок. Оцінка динаміки когнітивних функцій продемонструвала, що у більшості (50,52%) пацієнтів основної групи після лікування за розробленою КПТР визначали помірне поліпшення когнітивних функцій (ДК=3,10, МІ=0,40), у більшості (50,54%) пацієнтів контрольної групи — мінімальне покращення когнітивних функцій (ДК=1,11, МІ=0,06) та у 18,28% — відсутність ефекту (ДК=3,46, МІ=0,17). Аналіз динаміки особливостей когнітивного регулювання емоцій продемонстрував, що у пацієнтів основної групи після лікування відзначали виражену позитивну динаміку, що виражалась у зниженні неадаптивних когнітивних стратегій регулювання емоцій (самозвинувачення, румінацій та катастрофізації) та у суттєвому підвищенні адаптивних стратегій («ухвалення», «позитивне перефокусування», «фокусування на плануванні», «позитивна переоцінка» та «розгляд у перспективі»). У пацієнтів контрольної групи зафіксована позитивна динаміка, що полягала у зменшенні вираженості неадаптивних когнітивних стратегій регулювання емоцій («самозвинувачення», «румінації» та «катастрофізація»), однак не встановлено суттєвих відмінностей щодо збільшення вираженості адаптивних стратегій регулювання емоцій. Динаміка соціального функціонування у пацієнтів основної групи визначалася суттєвим зменшенням порушень у сферах суспільно корисної діяльності, особових та соціальних взаємовідносин і самообслуговування та зниженням агресивних патернів поведінки, а у пацієнтів контрольної групи визначалася позитивна динаміка соціального функціонування пацієнтів у сфері самообслуговування, а також особових та соціальних взаємовідносин. Доведена ефективність запропонованої схеми КПТР пацієнтів із депресивними порушеннями, що полягала у більш вираженій редукції клінічних проявів ДР, поліпшенні когнітивних функцій, зниженні неадаптивних та підвищенні адаптивних стратегій когнітивного регулювання емоцій, покращенні соціального функціонування в основних сферах життєдіяльності. Розроблена комплексна програма терапії та реабілітації пацієнтів із КП при ДР показала свою ефективність та може бути використана у психокорекційних заходах, спрямованих на лікування цієї групи пацієнтів. Джерело: https://www.umj.com.ua/

І етап — діагностичний
ІІ етап — терапевтичний
ІІІ етап — реабілітаційний
ІV етап — профілактичний
Об’єкт і методи дослідження
Результати та їх обговорення
Таблиця. Вірогідні зміни за результатами лікування КП при ДР
Критерій оцінки
Показник
Основна група
Контрольна група
р
Клінічна динаміка ДР
Зменшення вираженості об’єктивних ознак пригніченості
0,0237
0,0413
Зменшення вираженості суб’єктивних ознак пригніченості
0,0163
Зниження внутрішнього напруження
0,0012
0,0258
Покращення сну
0,0381
Покращення апетиту
0,0143
Покращення концентрації уваги
0,0025
Редукція апатії
0,0001
0,0253
Редукція песимістичних думок
0,0015
Редукція суїцидальних думок
0,0256
0,0162
Динаміка когнітивних функцій
Помірне поліпшення когнітивних функцій
0,0001
Мінімальне поліпшення когнітивних функцій
0,0339
Відсутність ефекту
0,0216
Динаміка особливостей когнітивного регулювання емоцій
Зниження самозвинувачення
0,0001
0,0361
Зниження румінацій
0,0001
0,0408
Зниження катастрофізації
0,0157
0,0287
Зниження звинувачення інших
0,0255
Актуалізація «ухвалення»
0,0127
Актуалізація «позитивного перефокусування»
0,0012
Актуалізація «фокусування на плануванні»
0,0134
Актуалізація «позитивної переоцінки»
0,0328
Актуалізація «розгляду в перспективі»
0,0254
Динаміка соціального функціонування
Зменшення порушень у сфері суспільно корисної діяльності
0,0347
Зменшення порушень у сфері особових та соціальних взаємовідносин
0,0136
0,0362
Зменшення порушень у самообслуговуванні
0,0409
0,0453
Зниження агресивних патернів поведінки
0,0251
Висновки
Перспективи подальших досліджень
Рисунок. Чотири етапи комплексної терапії у пацієнтів із КП при ДР
0